TÓM TẮT
HIV/AIDS tiếp tục là một trong những thách thức y tế lớn nhất đối với nhân loại kể từ khi được phát hiện vào năm 1981. Bài viết này phân tích chi tiết về virus HIV, thuộc họ Retrovirus, từ lịch sử phát hiện, cơ chế hoạt động, con đường lây truyền đến tác động toàn cầu và tiến bộ trong nghiên cứu vắc-xin. Dù đã có những tiến bộ đáng kể trong điều trị, thách thức về phát triển vắc-xin hiệu quả vẫn còn rất lớn. Việc tìm hiểu sâu về đặc tính sinh học của HIV và các thành viên khác trong họ Retrovirus là nền tảng quan trọng cho các chiến lược phòng chống dịch bệnh trong tương lai.
1. GIỚI THIỆU: LỊCH SỬ PHÁT HIỆN HIV/AIDS
Vào mùa hè năm 1981, New York Times đưa tin về một hiện tượng y học bất thường: hàng chục nam giới trẻ, vốn khỏe mạnh bỗng nhiên mắc một loại ung thư hiếm gặp. Căn bệnh này bắt đầu với những vết đốm tím xuất hiện khắp cơ thể, dễ nhầm lẫn với vết bầm thông thường nhưng tồn tại kéo dài trong nhiều tuần, đôi khi phát triển thành u cục và chuyển sang màu nâu. Tiến sĩ Alvin E. Friedman-Kien từ Trung tâm Y tế Đại học New York đã mô tả hiện tượng này là “khá tàn khốc” – một nhận định đã được chứng minh là hoàn toàn chính xác qua thời gian.
Đây là những báo cáo đầu tiên về Hội chứng Suy giảm Miễn dịch Mắc phải (Acquired Immune Deficiency Syndrome – AIDS), một tình trạng chết người không thể chữa khỏi được công nhận là một căn bệnh mới trong cùng năm đó và hiện được hầu hết mọi người biết đến với tên gọi AIDS.
Chỉ vài năm sau, các nhà khoa học đã xác định nguyên nhân gây AIDS là một loại virus gần như chắc chắn đã lây từ tinh tinh sang người ít nhất vài thập kỷ trước đó tại khu vực Trung Phi. Virus này – hiện được gọi là HIV (Virus Suy giảm Miễn dịch ở Người) – kể từ đó đã lây nhiễm cho khoảng 85 triệu người trên toàn thế giới và cướp đi sinh mạng của hơn 40 triệu người.
2. HỌ RETROVIRUS: PHÂN LOẠI VÀ ĐẶC ĐIỂM
2.1. Các nhóm phụ của họ Retrovirus
Họ Retrovirus bao gồm ba nhóm phụ riêng biệt, mỗi nhóm có tác động hoặc khả năng gây bệnh khác nhau ở các nhóm động vật hoặc người:
- Oncoretroviruses: Nhóm này bao gồm các virus gây ung thư ở người như HTLV-1, HTLV-2, HTLV-3 và HTLV-4 (Human T-Lymphotropic Virus).
- Lentiviruses: Bao gồm HIV-1 và HIV-2, gây ra AIDS ở người.
- Spumaviruses: Nhóm phụ thứ ba trong họ Retrovirus, ít gây bệnh ở người hơn hai nhóm kia.
Số lượng Retrovirus gây bệnh ở người tương đối nhỏ, với chỉ sáu loại được biết đến cho đến nay. Thành viên khét tiếng và độc hại nhất của gia đình Retrovirus là HIV-1 Nhóm M – nguyên nhân chính gây ra đại dịch AIDS toàn cầu.
2.2. Đặc điểm cấu trúc
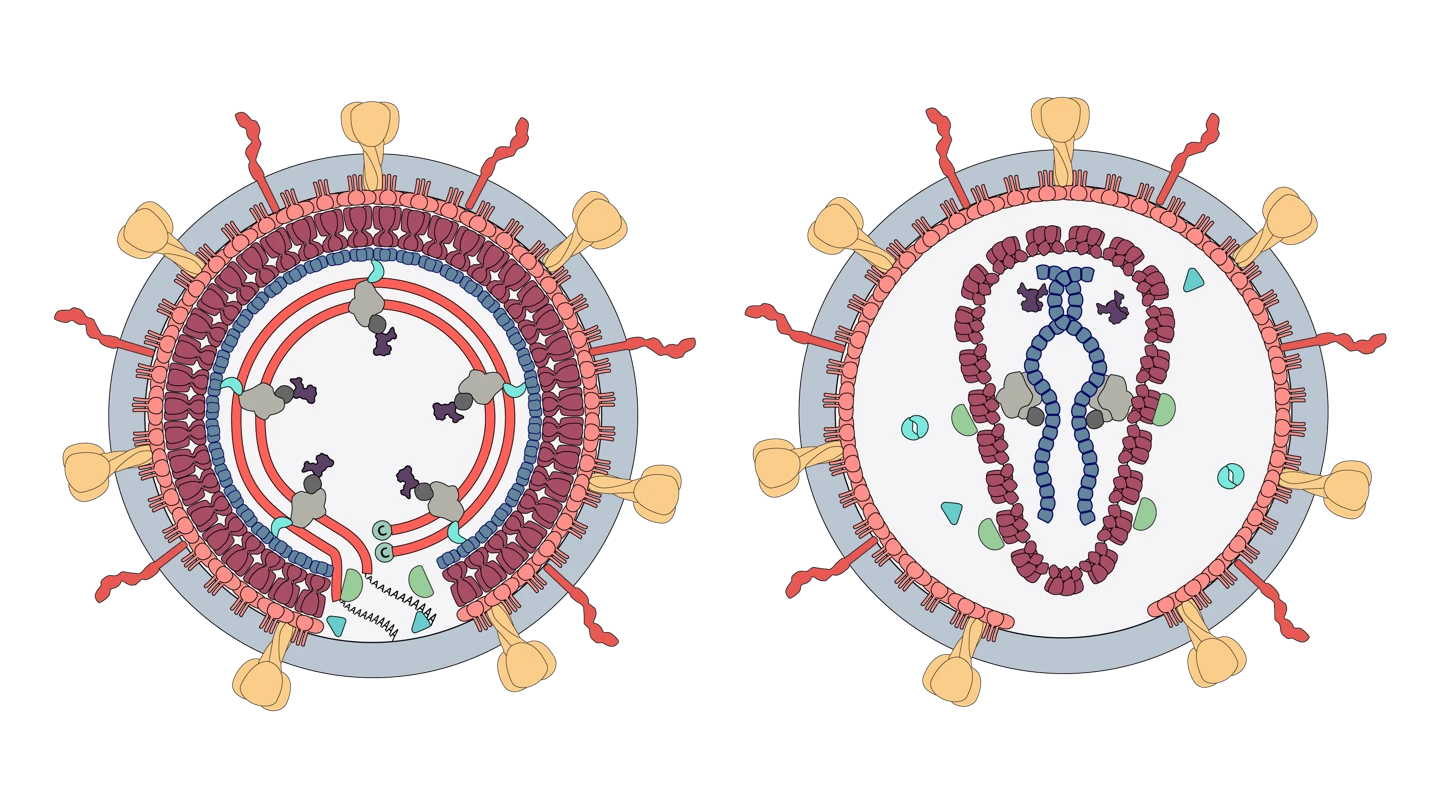
Các hạt retrovirus, hay virion, là những hình cầu nhỏ có đường kính khoảng 80 đến 100 nanomet và có một lớp vỏ lipid. Các phần nhô ra làm bằng glycoprotein nhô ra từ bề mặt virion và thường dài khoảng tám nanomet. Lõi protein bên trong chứa bộ gen RNA virus và các enzyme mà virus cần để nhân lên.
3. CƠ CHẾ HOẠT ĐỘNG CỦA HIV
3.1. Sự độc đáo của Retrovirus
Điều khiến Retrovirus trở nên đặc biệt là cách thức chúng nhân bản. Khi xâm nhập vào tế bào chủ, HIV sử dụng enzyme đặc biệt gọi là phiên mã ngược (reverse transcriptase) để tạo ra DNA từ bộ gen RNA của nó – một quá trình ngược lại với cách virus thông thường hoạt động. Đây chính là lý do chúng được gọi là “retro”, có nghĩa là “ngược lại”.
Sau đó, virus chèn bản sao DNA đó vào các tế bào chủ mà nó đã xâm nhập. Các tế bào sau đó sản xuất thêm retrovirus, và chúng lại tiếp tục lây nhiễm cho các tế bào khác.
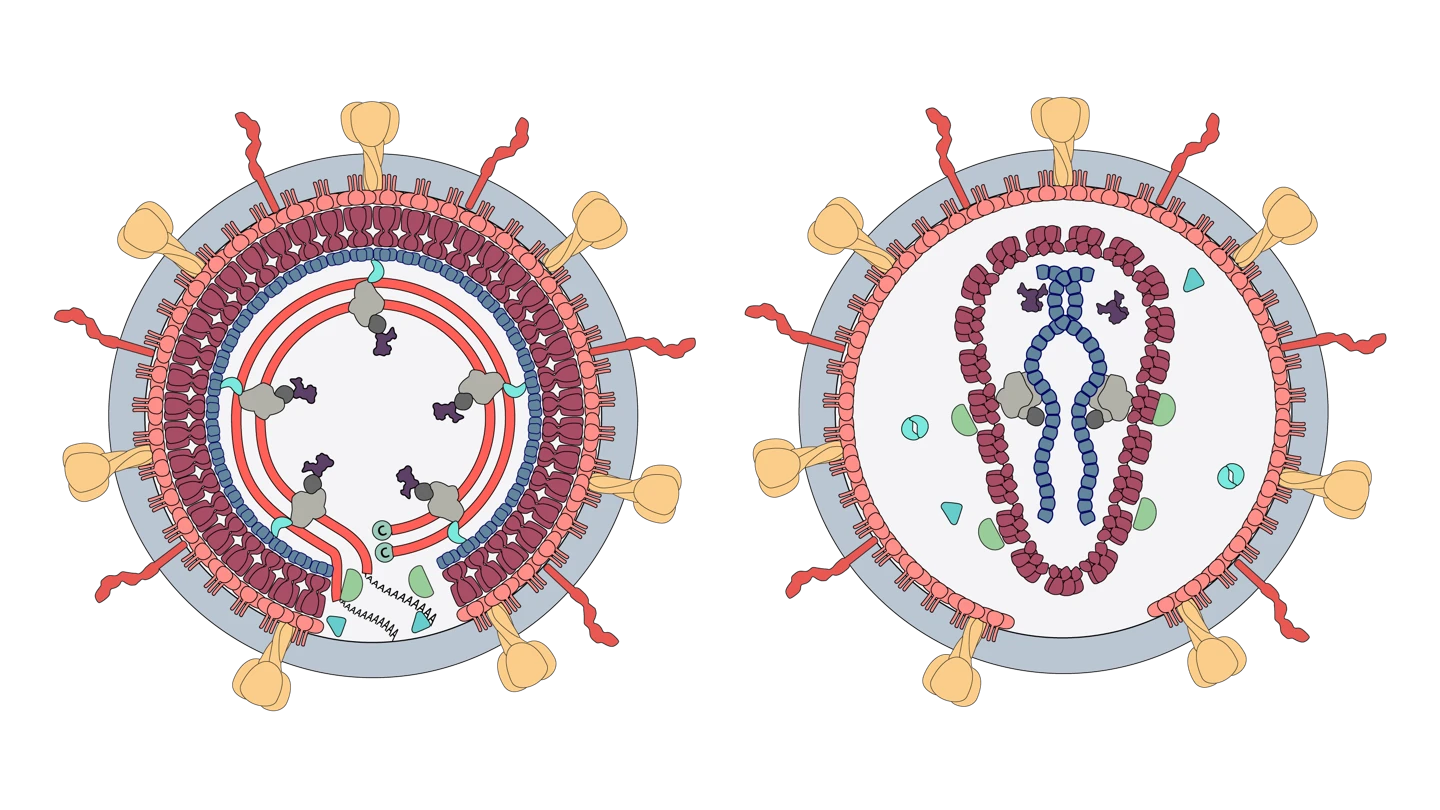
Cấu trúc của Retrovirus – Virus HIV
3.2. Tác động của HIV lên hệ miễn dịch
Khi HIV xâm nhập vào cơ thể người, nó tập trung tấn công hệ miễn dịch, đặc biệt là tế bào CD4 – một loại tế bào bạch cầu quan trọng trong hệ miễn dịch. HIV đi vào các tế bào CD4 và tạo ra các bản sao của chính nó bên trong chúng trước khi tiêu diệt chúng.
Trong khi các bản sao HIV mới tìm các tế bào CD4 khác để lây nhiễm, hệ miễn dịch của cơ thể cố gắng chống lại bằng cách tạo ra thêm tế bào CD4. Tuy nhiên, trong hầu hết các trường hợp, đây là một cuộc đua thua cuộc vì hệ miễn dịch không thể tạo ra tế bào CD4 mới đủ nhanh. Khi số lượng tế bào CD4 giảm xuống dưới ngưỡng nhất định, HIV chiếm ưu thế và bắt đầu phá hủy hệ miễn dịch, dẫn đến AIDS.
4. CON ĐƯỜNG LÂY TRUYỀN VÀ PHÂN BỐ ĐỊA LÝ
4.1. Con đường lây truyền
HIV không sử dụng vector trung gian để lây lan giữa người với người. Virus được truyền trực tiếp qua tiếp xúc với các dịch cơ thể của người nhiễm bệnh, chủ yếu là:
- Máu
- Tinh dịch
- Sữa mẹ
Người có nguy cơ cao nhiễm HIV bao gồm:
- Người quan hệ tình dục không an toàn, đặc biệt là với nhiều bạn tình
- Người dùng chung kim tiêm khi tiêm chích ma túy
- Trẻ sơ sinh của mẹ nhiễm HIV (nếu không được điều trị phòng ngừa)
HIV không phân biệt tuổi tác, giới tính hay dân tộc – bất kỳ ai cũng có thể trở thành nạn nhân nếu tiếp xúc với virus qua các con đường lây truyền.
4.2. Phân bố địa lý và tác động
Tác động tàn khốc và không cân xứng nhất của đại dịch HIV/AIDS là ở khu vực châu Phi cận Sahara, nơi ước tính có 25,6 triệu người đang sống chung với HIV tính đến năm 2022 – chiếm hơn hai phần ba tổng số toàn cầu.
Theo Tổ chức Y tế Thế giới (WHO), khoảng 39 triệu người trên toàn thế giới đang sống chung với HIV. Vào cuối năm 2022, cứ mỗi 25 người trưởng thành trong khu vực châu Phi của WHO – tức là khoảng 3,2% dân số – là dương tính với HIV.
Các Retrovirus khác cũng có sự phân bố địa lý đặc trưng:
- HTLV-1 phổ biến ở vùng Caribbean, Nam Mỹ, Romania, Iran, phần lớn châu Phi, Nhật Bản, Melanesia và người bản địa ở Úc.
- HTLV-2, hiếm gặp hơn HTLV-1, thường được tìm thấy nhiều nhất ở người từ Tây và Trung Phi và ở người bản địa Mỹ.
5. TIẾN BỘ TRONG ĐIỀU TRỊ VÀ PHÒNG NGỪA
5.1. Liệu pháp kháng retrovirus (ART)
Sau nhiều thập kỷ nghiên cứu, các nhà khoa học đã phát triển liệu pháp kháng retrovirus (ART) – phương pháp điều trị hiệu quả giúp kiểm soát HIV và ngăn chặn sự lây lan. Những loại thuốc này có thể giúp người nhiễm HIV giảm “tải lượng virus” – lượng virus lưu hành trong cơ thể – xuống mức không thể phát hiện được, và do đó không thể lây truyền qua đường tình dục.
ART cũng có thể được dùng như một biện pháp phòng ngừa chống lại HIV cho những người có nguy cơ cao bị nhiễm bệnh, được gọi là dự phòng trước phơi nhiễm (PrEP).
Tuy nhiên, việc tiếp cận với các thuốc này vẫn là một thách thức ở nhiều quốc gia nghèo. Đến cuối năm 2022, khoảng 76% người bị nhiễm virus đã tiếp cận được liệu pháp kháng retrovirus, nhưng 9,2 triệu người dương tính với HIV – chủ yếu sống ở châu Phi cận Sahara – không được tiếp cận.
5.2. Nỗ lực phát triển vắc-xin HIV
Một lượng lớn tiền bạc và chuyên môn khoa học trong 40 năm qua đã tập trung vào việc phát triển vắc-xin HIV. Tuy nhiên, kết quả còn khá hạn chế. Theo CEPI (Coalition for Epidemic Preparedness Innovations), chỉ một trong số chín ứng viên vắc-xin HIV được thử nghiệm đã cho thấy hiệu quả: một thử nghiệm được thực hiện ở Thái Lan và công bố vào năm 2009 báo cáo giảm 31% nguy cơ HIV ở những người được tiêm vắc-xin phòng ngừa thử nghiệm . Cepi
Các thách thức chính trong việc phát triển vắc-xin HIV bao gồm:
- Đặc tính biến đổi gen cao của HIV, khiến virus có thể nhanh chóng tránh né các phản ứng miễn dịch.
- Sự phức tạp trong việc tạo ra kháng thể trung hòa có phổ rộng.
- Khả năng của HIV trong việc ẩn nấp trong các “kho dự trữ” tế bào và tích hợp vào bộ gen tế bào chủ.
Gần đây, các nhà nghiên cứu vắc-xin HIV đã được tiếp thêm sinh lực mới nhờ những tiến bộ trong lĩnh vực vắc-xin học được thực hiện trong đại dịch COVID-19. Các nhà khoa học ở Hoa Kỳ đã bắt đầu phát triển ba loại vắc-xin HIV thử nghiệm dựa trên nền tảng mRNA – công nghệ đã chứng minh thành công trong vắc-xin COVID-19.
6. TÁC ĐỘNG TOÀN CẦU VÀ VAI TRÒ CỦA CÁC TỔ CHỨC QUỐC TẾ
6.1. Tác động kinh tế và xã hội
Đại dịch HIV/AIDS không chỉ là một cuộc khủng hoảng y tế mà còn là một cuộc khủng hoảng phát triển. Tại các khu vực bị ảnh hưởng nặng nề nhất như châu Phi cận Sahara, HIV/AIDS đã:
- Làm suy yếu lực lượng lao động và giảm tăng trưởng kinh tế
- Làm tăng số trẻ em mồ côi và dễ bị tổn thương
- Gây gánh nặng lên hệ thống y tế vốn đã mỏng manh
- Làm trầm trọng thêm bất bình đẳng xã hội và khoảng cách giàu nghèo
6.2. Vai trò của các tổ chức quốc tế
Nhiều tổ chức quốc tế đóng vai trò quan trọng trong nỗ lực chống lại HIV/AIDS, bao gồm:
- WHO (Tổ chức Y tế Thế giới): Cung cấp hướng dẫn kỹ thuật, xây dựng chính sách và hỗ trợ các quốc gia triển khai các chương trình phòng chống HIV/AIDS.
- UNAIDS (Chương trình Phối hợp của Liên Hợp Quốc về HIV/AIDS): Điều phối các nỗ lực toàn cầu để chấm dứt đại dịch AIDS.
- CEPI (Liên minh Sáng kiến Chuẩn bị Dịch bệnh): Tổ chức toàn cầu được thành lập sau dịch Ebola tại Tây Phi, hỗ trợ nghiên cứu và phát triển vắc-xin chống lại các mối đe dọa dịch bệnh, bao gồm cả HIV.
- Quỹ Toàn cầu: Huy động và đầu tư nguồn lực để chấm dứt đại dịch AIDS, bệnh lao và sốt rét.
- PEPFAR (Chương trình Cứu trợ Khẩn cấp của Tổng thống Hoa Kỳ về AIDS): Sáng kiến của chính phủ Hoa Kỳ để giải quyết đại dịch HIV/AIDS toàn cầu.
7. THÁCH THỨC VÀ TRIỂN VỌNG TRONG TƯƠNG LAI
7.1. Thách thức hiện tại
Mặc dù đã có những tiến bộ đáng kể, cuộc chiến chống lại HIV/AIDS vẫn phải đối mặt với nhiều thách thức:
- Tiếp cận điều trị: Nhiều người nhiễm HIV ở các nước thu nhập thấp và trung bình vẫn không được tiếp cận với liệu pháp kháng retrovirus.
- Kỳ thị và phân biệt đối xử: Kỳ thị liên quan đến HIV vẫn tồn tại ở nhiều xã hội, cản trở nỗ lực phòng ngừa và điều trị.
- Biến thể virus: HIV tiếp tục tiến hóa và phát triển khả năng kháng thuốc.
- Thách thức về vắc-xin: Sau 40 năm nghiên cứu, vẫn chưa có vắc-xin HIV nào được cấp phép để sử dụng rộng rãi.
7.2. Triển vọng tương lai
Mặc dù có nhiều thách thức, vẫn có những lý do để lạc quan:
- Tiến bộ trong điều trị: Các phác đồ điều trị HIV mới đơn giản hơn, ít tác dụng phụ hơn và hiệu quả hơn.
- Công nghệ mRNA: Công nghệ này đã thành công với vắc-xin COVID-19 và có tiềm năng thúc đẩy phát triển vắc-xin HIV.
- Hợp tác toàn cầu: Các nỗ lực phối hợp như CEPI và các sáng kiến khác đang tạo ra những tiến bộ trong nghiên cứu và phát triển vắc-xin.
- Liệu pháp kháng thể: Nghiên cứu về kháng thể trung hòa có phổ rộng (bNAbs) cung cấp cách tiếp cận mới đầy hứa hẹn cho cả phòng ngừa và điều trị HIV.
8. KẾT LUẬN
Cuộc chiến chống lại HIV/AIDS và các thành viên khác của họ Retrovirus là một ví dụ điển hình về sự phức tạp trong lĩnh vực virus học và bệnh truyền nhiễm. Mặc dù đã có những tiến bộ đáng kể trong điều trị, việc phát triển vắc-xin hiệu quả vẫn là một thách thức lớn.
HIV vẫn là “kẻ giết người” khét tiếng nhất trong họ Retrovirus, đã lây nhiễm cho khoảng 85 triệu người và cướp đi sinh mạng của hơn 40 triệu người. Tác động toàn cầu của nó, đặc biệt là ở châu Phi cận Sahara, nhấn mạnh tầm quan trọng của việc tiếp tục đầu tư vào nghiên cứu, nâng cao nhận thức và cải thiện tiếp cận điều trị.
Với sự hợp tác toàn cầu và tiến bộ công nghệ, đặc biệt là những bài học từ đại dịch COVID-19, hy vọng một ngày không xa, thế giới sẽ có thể kiểm soát đại dịch HIV/AIDS và phát triển được vắc-xin hiệu quả chống lại “kẻ giết người” khét tiếng nhất của họ Retrovirus.
TÀI LIỆU THAM KHẢO
- CEPI. (2023). The Retroviruses. Coalition for Epidemic Preparedness Innovations. https://cepi.net/retroviruses
- World Health Organization. (2022). HIV/AIDS: Key facts. WHO.
- UNAIDS. (2022). Global HIV & AIDS statistics — Fact sheet. UNAIDS.
- National Institute of Allergy and Infectious Diseases. (2022). HIV Vaccine Development.
- Watkins, D.I. (2011). HIV vaccine development. Top Antivir Med. 19(2):36-7.
- Coalition for Epidemic Preparedness Innovations. (2022). CEPI’s approach to HIV vaccine development.